Affligge il 19% dei cittadini europei con dolore cronico, fatica e problemi cognitivi
La fibromialgia è una malattia cronica che continua a essere poco conosciuta, poco riconosciuta e spesso sottovalutata, nonostante il suo impatto quotidiano sulla vita di chi ne soffre. In Europa è colpito 1 adulto su 5, ovvero il 19% dei cittadini europei, per un totale di oltre 14 milioni di casi. In Italia si stima che circa 1,5-2 milioni di persone convivano con questa sindrome, in 9 casi su 10 donne, con un picco tra i 40 e i 60 anni. Numeri che la collocano tra le patologie reumatologiche più diffuse, ma che non sempre trovano un adeguato riscontro in termini di diagnosi, assistenza e tutele.
La fibromialgia viene spesso definita “malattia invisibile” perché non lascia segni evidenti agli esami di laboratorio o alle indagini radiologiche, ma condiziona profondamente la qualità della vita. Dolore, stanchezza, disturbi del sonno e problemi cognitivi rendono difficili anche le attività più semplici: lavorare, occuparsi della famiglia, mantenere una vita sociale e affettiva soddisfacente.
Che cos’è la fibromialgia
Dal punto di vista clinico, la fibromialgia è una sindrome reumatica non infiammatoria caratterizzata da dolore muscolo–scheletrico cronico e diffuso, in assenza di alterazioni organiche evidenti. Il dolore può coinvolgere più aree del corpo contemporaneamente, in maniera spesso simmetrica, e viene descritto come bruciante, profondo, martellante o “vibrante”. Può spostarsi nel corso della giornata e peggiorare con freddo, umidità, stress, rumore o cambiamenti meteorologici.
Alla base non c’è un processo infiammatorio classico, ma una disfunzione del modo in cui il sistema nervoso centrale elabora gli stimoli dolorosi. In chi è affetto da fibromialgia la soglia del dolore è più bassa rispetto alla popolazione generale: stimoli che per altre persone sarebbero tollerabili vengono percepiti come particolarmente intensi e persistenti.
Ben più del “solo” dolore
 Il sintomo cardine è il dolore cronico diffuso, presente da almeno tre mesi e localizzato in più comparti corporei, sia sopra che sotto la linea della cintura e su entrambi i lati del corpo. Non si tratta però dell’unica manifestazione. La maggior parte dei pazienti riferisce una stanchezza profonda, già al risveglio, nonostante un numero sufficiente di ore di sonno. Il sonno è spesso frammentato, non ristoratore, con frequenti risvegli notturni.
Il sintomo cardine è il dolore cronico diffuso, presente da almeno tre mesi e localizzato in più comparti corporei, sia sopra che sotto la linea della cintura e su entrambi i lati del corpo. Non si tratta però dell’unica manifestazione. La maggior parte dei pazienti riferisce una stanchezza profonda, già al risveglio, nonostante un numero sufficiente di ore di sonno. Il sonno è spesso frammentato, non ristoratore, con frequenti risvegli notturni.
Tra i disturbi più riportati ci sono:
Cefalea e dolori facciali, in particolare a livello mascellare o mandibolare.
Formicolii, riduzione della sensibilità, sensazione di intorpidimento agli arti.
Disturbi cognitivi, come difficoltà di concentrazione, rallentamento mentale, problemi di memoria a breve termine (la cosiddetta “fibro-fog”).
Disturbi gastrointestinali: colon irritabile con alternanza di stipsi e diarrea, dolori addominali, meteorismo, reflusso gastroesofageo.
Ansia, tono dell’umore depresso, irritabilità, fino a veri e propri disturbi depressivi.
Nelle donne sono frequenti la dismenorrea, il dolore pelvico e una riduzione della libido, con un impatto importante sulla vita sessuale e di coppia. Negli uomini, pur rappresentando una minoranza dei casi (circa il 10-20%), possono comparire dolore vescicale e prostatico, spesso difficili da ricondurre alla fibromialgia. Non vanno poi dimenticati vertigini, sensazione di sbandamento, tachicardia, crampi agli arti inferiori e disturbi dell’equilibrio, che contribuiscono alla percezione di fragilità fisica e al timore di non riuscire a gestire la propria quotidianità.
Un puzzle ancora aperto
Le cause precise della fibromialgia non sono ancora state identificate, ma le evidenze più recenti puntano verso un modello multifattoriale. Contano la predisposizione genetica, alcuni fattori ambientali (come infezioni o traumi fisici), componenti ormonali e aspetti psicologici, in particolare stress prolungato o eventi traumatici.
L’ipotesi oggi più accreditata è quella della “sensibilizzazione centrale”: il cervello e il midollo spinale diventano più sensibili agli stimoli dolorosi, che vengono amplificati e mantenuti nel tempo. Alcuni studi suggeriscono un coinvolgimento di neurotrasmettitori come la serotonina, implicata nella regolazione del dolore, del sonno e dell’umore. Il marcato predominio femminile (rapporto di circa 3 a 1 rispetto agli uomini) fa pensare a un ruolo degli ormoni sessuali, con fluttuazioni che possono contribuire sia all’esordio sia alle riacutizzazioni, ad esempio in fase premestruale.
Un percorso a ostacoli
Diagnosticare la fibromialgia non è semplice. Non esistono esami del sangue specifici né immagini radiologiche caratteristiche; la diagnosi è in gran parte clinica e richiede l’esclusione di altre patologie con sintomi simili, come artrite reumatoide, polimialgia reumatica, miopatie, sclerosi multipla.
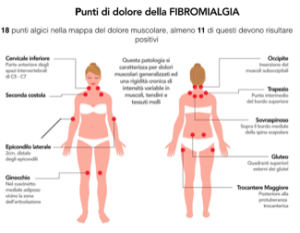
Per molti anni la diagnosi si è basata sui criteri dell’American College of Rheumatology del 1990, che prevedevano la presenza di dolore diffuso e la dolorabilità alla digitopressione di almeno 11 dei 18 cosiddetti “tender points”, punti specifici distribuiti simmetricamente su collo, spalle, torace, gomiti, anche, glutei e ginocchia. Oggi questi criteri sono stati aggiornati: la valutazione dei tender points non è più l’unico elemento centrale, ma viene integrata con indici di severità dei sintomi (fatica, disturbi del sonno, sintomi cognitivi, somatici).
La diagnosi si basa su:
Presenza di dolore diffuso da almeno tre mesi.
Coinvolgimento di più aree corporee, in modo simmetrico.
Valutazione standardizzata dei sintomi associati (stanchezza, sonno, disturbi cognitivi).
Esclusione di altre patologie tramite esami mirati.
Il medico di riferimento è il reumatologo, spesso affiancato da altri specialisti (neurologo, fisiatra, psicologo) in un’ottica multidisciplinare. Non di rado il percorso verso la diagnosi è lungo, a volte anni, con pazienti che si sentono non creduti o etichettati come “esagerati” o semplicemente stressati.
L’importanza dell’approccio multidisciplinare
 Non esiste, ad oggi, una cura risolutiva per la fibromialgia. Gli obiettivi realistici della terapia sono la riduzione del dolore, il miglioramento del sonno, la gestione della stanchezza e il recupero di una migliore qualità di vita. Le linee guida insistono su un approccio multidisciplinare, che combini interventi farmacologici e non farmacologici.
Non esiste, ad oggi, una cura risolutiva per la fibromialgia. Gli obiettivi realistici della terapia sono la riduzione del dolore, il miglioramento del sonno, la gestione della stanchezza e il recupero di una migliore qualità di vita. Le linee guida insistono su un approccio multidisciplinare, che combini interventi farmacologici e non farmacologici.
Sul fronte dei farmaci, vengono utilizzati:
Analgesici e, con prudenza, alcuni oppioidi deboli per le fasi di dolore intenso.
Antidepressivi (in particolare alcuni Snri o triciclici a basse dosi) per modulare la percezione del dolore e migliorare sonno e umore.
Anticonvulsivanti, utili in alcuni pazienti per il dolore neuropatico.
Miorilassanti in caso di marcata tensione muscolare.
Accanto ai farmaci, la letteratura sottolinea il ruolo decisivo degli interventi non farmacologici:
Attività fisica regolare e graduale (cammino, ginnastica dolce, nuoto, idrochinesiterapia), adattata alle capacità del singolo paziente.
Fisioterapia e fisiochinesiterapia mirata, con programmi di rinforzo muscolare e stretching.
Tecniche di rilassamento, mindfulness, yoga, training autogeno per gestire stress e ansia.
Psicoterapia, in particolare approcci cognitivi-comportamentali, per affrontare pensieri disfunzionali e strategie di coping.
Anche la medicina integrata e termale, se inserita in percorsi strutturati, può contribuire al controllo dei sintomi, migliorando la percezione del benessere globale.
Numeri e riconoscimenti
In Italia la fibromialgia è oggi riconosciuta come una delle principali cause di dolore cronico non oncologico. Le stime parlano di circa 2 milioni di persone coinvolte, con una fortissima prevalenza femminile e un impatto particolarmente pesante sulla vita lavorativa e familiare. Negli ultimi anni il dibattito si è concentrato molto sul riconoscimento della malattia nei Livelli essenziali di assistenza (Lea) e sull’inquadramento nei percorsi di invalidità nei casi più gravi. Diverse iniziative legislative, interrogazioni parlamentari e campagne delle associazioni di pazienti hanno chiesto un maggiore supporto, rimborsi per le cure e percorsi diagnostico-terapeutici dedicati.
A livello regionale e locale, inoltre, sono nati network e progetti pilota, come reti multidisciplinari per la presa in carico, percorsi di “benessere” che integrano farmaci, riabilitazione e terapie complementari, fino a iniziative di sensibilizzazione che illuminano di viola monumenti e palazzi istituzionali in occasione della Giornata Mondiale del 12 maggio.
La sfida politica aperta
Se sul piano scientifico la fibromialgia è ormai riconosciuta come una forma di dolore cronico primario, sul piano dei diritti il quadro resta in evoluzione e, in parte, ancora incompiuto. L’inserimento della sindrome fibromialgica nei nuovi Livelli essenziali di assistenza, previsto nello schema di aggiornamento del Dpcm Lea 2026 e già licenziato dalla Commissione Affari Sociali della Camera, rappresenta un punto di svolta perché sancisce che questa patologia entra a pieno titolo tra le condizioni croniche da tutelare.
Il riconoscimento, però, non è neutro: la proposta di aggiornamento prevede esenzioni e prestazioni aggiuntive solo per le forme più severe, identificate da specifici indici di gravità, lasciando fuori una fascia importante di pazienti che, pur non essendo classificati come “gravi”, vivono comunque limitazioni significative nella vita quotidiana e nel lavoro. A questo si aggiunge il cantiere ancora aperto sul versante dell’invalidità civile: in Parlamento sono in discussione diversi disegni di legge per riconoscere la fibromialgia come malattia cronica e invalidante, ma l’iter è stato finora lento e segnato da compromessi che le associazioni giudicano parziali.
L’inclusione nei Lea e nei decreti sull’invalidità non riguarda solo l’accesso gratuito ad alcune visite o terapie, ma il diritto a non vedere più classificata la fibromialgia come semplice “somatizzazione” o disturbo dell’umore, con ricadute su certificazioni lavorative, assenze, tutele previdenziali e assicurative. Significa poter dichiarare la propria condizione al datore di lavoro senza temere stigma o incomprensioni, avere percorsi assistenziali chiari e omogenei sul territorio, uscire dalla zona grigia in cui per anni milioni di persone sono rimaste sospese tra sofferenza reale e mancato riconoscimento istituzionale.
Ginevra Larosa
Foto © Poliambulatori San Gaetano, AI, Dott Ambrogio Peretti